顕微授精とは
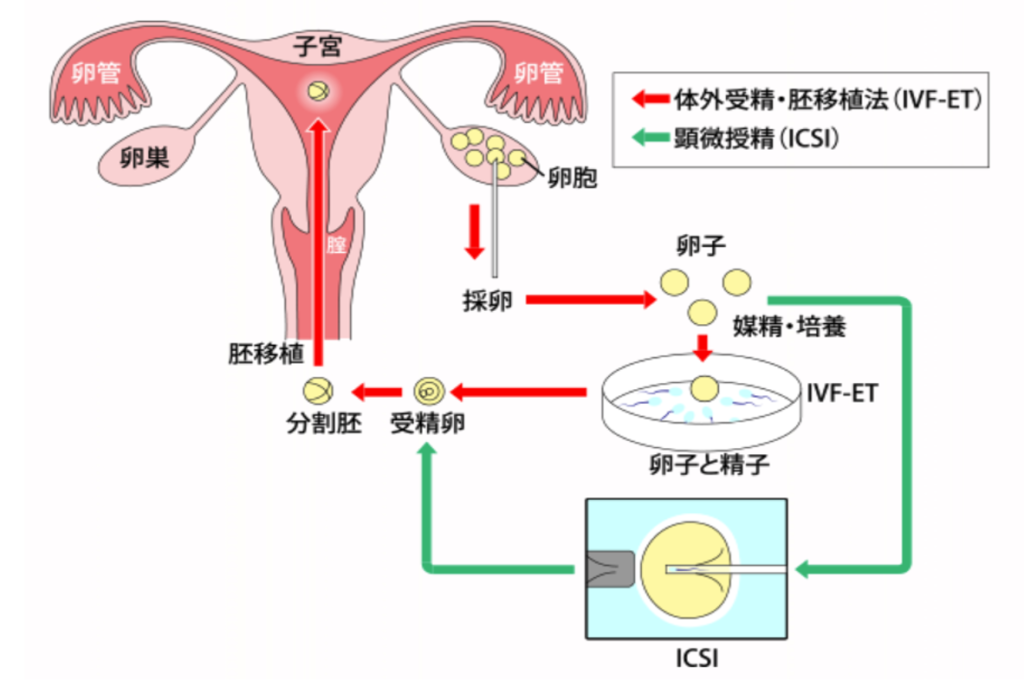
顕微授精とは、顕微鏡で観察しながら、1個の精子を細いガラス針で卵子の中に直接注入して受精させる方法です。英語では “Intracytoplasmic sperm injection” (卵細胞質内精子注入法)と言い、頭文字をとってICSI(イクシー)と略されます。
従来の体外受精(C-IVF)では、精子を卵子の周囲に振りかけることで受精を促します。体外で自然妊娠に近い環境を再現する方法ですが、精子数が少ない場合や受精率が低い場合には、十分な受精が得られないことがあります。
一方、顕微授精では、卵子1個に対して精子1個を直接注入するため、理論上は少数の精子でも受精が可能です。精子数が少ない方や、通常の体外受精で受精が成立しなかった方においても、妊娠の可能性を高める方法として用いられています。
顕微授精の適応
顕微授精(ICSI)は、通常の体外受精(IVF)では受精が成立しにくい、あるいは妊娠が期待しにくい場合に行われる治療法です。
具体的には、以下のようなケースが挙げられます。
- 体外受精(IVF)を繰り返しても受精が得られない場合
これまでの体外受精で受精卵が得られなかった
受精はしても良好胚が得られなかった - 高度な男性不妊因子がある場合
精子の数が極めて少ない(重度乏精子症)
精子の運動性が著しく低い(重症精子無力症)
精子の形態異常が高度な場合 - 外科的に採取した精子を用いる場合
無精子症に対して精巣・精巣上体から手術で採取した精子を使用する場合 - 抗精子抗体が強い場合
男性側または女性側に抗精子抗体があり、自然受精が妨げられる場合
顕微授精は、受精の可能性を高める有効な方法ですが、すべてのケースで妊娠が保証されるわけではありません。卵子や精子の状態、年齢などさまざまな要因が影響します
生殖補助医療による妊娠率
日本産科婦人科学会の報告によると、2023年、日本におけるART(生殖補助医療)の総治療周期数は561,664周期、出生児数は85,048人と、保険診療の影響もありいずれも過去最多を記録しました。
2023年の全国データでは、
- 移植実施周期:296,104周期(52.7%)
- 妊娠周期数:115,554周期(20.6%)
- 生産周期数:82,250周期(14.6%)
という結果が報告されています。
また、移植1回あたりの成績は、
- 妊娠率:39.0%
- 流産率:26.0%
- 多胎率:3.77%
となっています。
ただし、これらは全国平均の数値であり、ご年齢、移植する胚のグレード、凍結融解胚か新鮮胚かといった条件によって妊娠率は変動します。
現在のART治療は、一定の妊娠率を維持しながら、多胎率を低く抑える安全性にも配慮された医療として広く行われています。
これらのデータからも分かるように、現在のART治療は一定の妊娠率を維持しながら、多胎率を低く抑える安全性にも配慮された医療として広く行われています。
顕微授精の方法
卵巣で発育した卵子を体外に取り出し、顕微鏡下で精子1つを卵子1つに注入し受精を成立させます。
① 卵子の採取
採卵後の卵子の周囲にはヒアルロン酸でできたゼリー状の細胞(卵丘細胞複合体)がついています。これを分解する酵素をかけ、はがします。
② 精子の選択
顕微鏡下で形態良好な精子を選びます。そして精子の不動化(動きを止めること)を行います。これは精子の細胞膜を傷つけることで卵活性化物質の放出など、受精後の卵子を活性化させるために非常に重要なステップです。
③ 卵子の固定
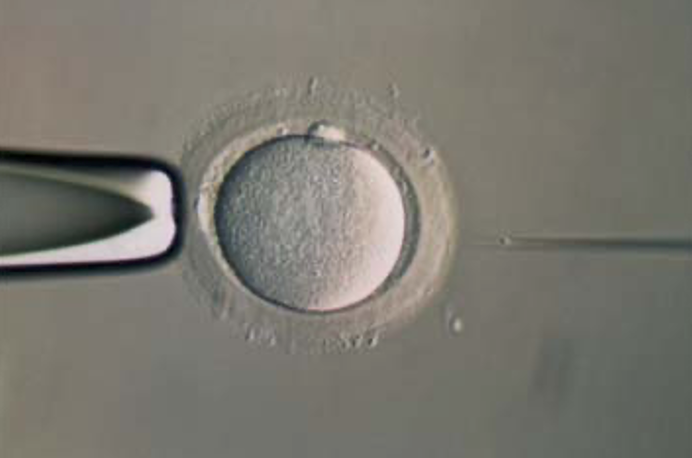
ホールディングピペット(左手)で卵子を固定します。
④ 精子の注入
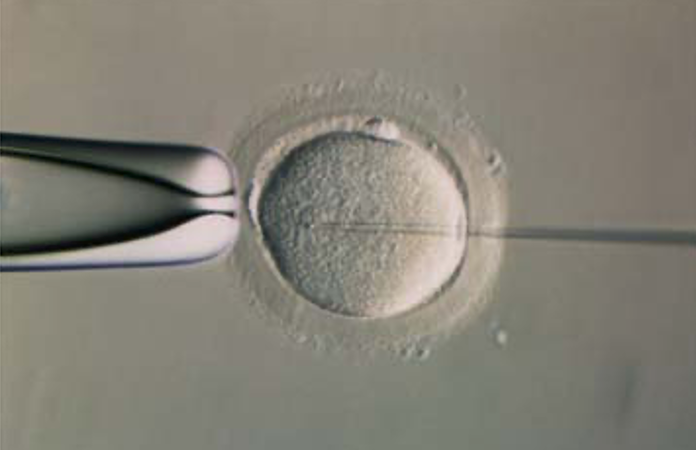
卵子の中心へ精子を注入します。
⑤ 注入終了後
顕微授精の終了した卵子は胚移植の日まで培養器に保管します。
当院の顕微授精
顕微授精には主に3つの手法があります。当院ではPiezo ICSI(ピエゾ法)を中心に実施しておりますが、卵子や精子の状態、これまでの治療経過に応じて、Conventional ICSI(コンベンショナル法)を含む他の方法にも対応できる体制を整えております。
また、患者様のご希望に応じて、採卵した卵子を半数ずつに分け、半数は体外受精(IVF/精子ふりかけ法)、もう半数は顕微授精(Piezo ICSI)を行うSplit法(スプリット法)にも対応しております。
それぞれの方法の特性を踏まえ、患者様お一人おひとりの状況に合わせて最適な受精方法をご提案いたします。
- Conventional ICSI
Conventional ICSI(コンベンショナル法)とは、先端がとがったガラス管を使って透明帯を穿刺し卵子の細胞質へ精子を注入する手法です。卵子を穿刺する際に卵子にストレスを与えてしまうリスクがあります。
- Piezo ICSI
Piezo ICSI(ピエゾ法)とは、先端が平たいガラス管を透明帯に軽く押し当て、特殊な機器を使い振動を伝えることで透明帯へ非侵襲的に穴をあける手法です。卵子を大きく変形させずに精子を注入できるため、Conventional ICSIよりも妊娠率が高くなりやすいといわれています。
- Split ICSI
Split ICSI(スプリット法)とは、卵子を振りかけ法(体外受精; C-IVF)と顕微授精(Conventional ICSI または Piezo ICSI)に分けて、同時に2手法で受精を試みる手法です。
顕微授精/体外受精の費用
顕微授精は、健康保険診療の対象となりますので窓口での負担額は治療費の3割負担なります。なお、保険診療で行う体外受精には、従来の助成金制度と同様に、年齢および回数の制限が設けられています。自費診療においては、これらの制限がございません。
年齢制限
治療開始時点で、女性の年齢が43歳未満であることが条件となります。
回数制限
初めて保険診療で体外受精を開始した時点の女性の年齢により、回数上限が異なります。
尚、保険適用前から不妊治療をされている場合、上記の回数上限に過去の治療実績は含まれません。
治療開始時の年齢が40歳未満の場合、(1子ごとに)通算6回まで
治療開始時の年齢が40歳以上の場合、(1子ごとに)通算3回まで
予約方法
初診時の注意点
- 体外受精/顕微授精をご希望の場合は、ご夫婦そろってのご来院をお願いしております。
- 診療の対象は、BMI(BMI=体重[kg]÷(身長[m]×身長[m]))が28以下の方となります。BMI28以上30未満の方につきましては、初診時にお話を伺ったうえで、減量によりBMI28以下となった後に診療を開始いたします。
- 治療内容の特性上、院内の安全および診療環境維持のため、お子様連れでのご来院はご遠慮いただいております。
- 初診のご予約は、月経周期を問わず承っております。
- 受診の際には、健康保険証またはマイナ保険証をご持参くださいますようお願いいたします。
- 体外受精/顕微授精による治療を継続中の方が転院される場合は、必ず紹介状をご持参ください。紹介状には、前院での初回生殖補助医療管理料算定日、保険適用での胚移植回数、および凍結余剰胚がないことの記載が必要となります。
- ご夫婦ともに感染症検査(B型肝炎、C型肝炎、梅毒、HIV)を実施させていただくことがございます。検査結果により、当院での治療が難しい場合には、他院をご紹介させていただくことがございます。
- 乳がんまたは血栓症の既往歴がある方は、初診時に必ずお申し出くださいますようお願いいたします。
- 当院ではセカンドオピニオン目的のご予約は承っておりません。
当院で不妊治療対応可能な条件
ご予約の際は、上記の条件をご確認のうえ、すべての項目にチェック(クリック)をしてから、「ご予約はこちら」よりお進みください。
予約サイトの「日時指定予約」をクリックし、「不妊治療初診」よりご予約ください。

